Les causes négligées de la mortalité maternelle et la manière dont nous pouvons y remédier
Toutes les deux minutes, une femme meurt de causes liées à la grossesse dans le monde. (1)
Malgré des décennies de progrès, la mortalité maternelle reste un problème de santé mondial urgent, en particulier dans les régions à faibles ressources. Comprendre les raisons de ces décès est complexe : les causes sont souvent multifactorielles, impliquant à la fois des complications directes de la grossesse et des conditions indirectes qui s’aggravent pendant la grossesse.
Les causes directes, telles que les hémorragies ou les troubles hypertensifs, sont bien documentées. Cependant, des facteurs indirects, comme le paludisme, le VIH, l’anémie ou la malnutrition, exacerbent souvent ces complications et contribuent de manière significative aux décès maternels, en particulier dans les populations vulnérables.
Dans cet article, nous examinons comment les causes directes et indirectes interagissent pour entraîner la mortalité maternelle, pourquoi il est essentiel de s’attaquer aux causes indirectes et comment des interventions ciblées peuvent sauver des vies.
Causes directes et indirectes de décès chez les femmes enceintes
Causes directes
Les causes directes de décès maternel sont celles qui résultent directement de complications liées à la grossesse, à l’accouchement ou à la période postnatale.
Il s’agit notamment d’urgences médicales telles que des hémorragies graves, des troubles hypertensifs, des infections ou des avortements pratiqués dans des conditions dangereuses, qui peuvent rapidement entraîner la mort en l’absence de soins adéquats en temps voulu.
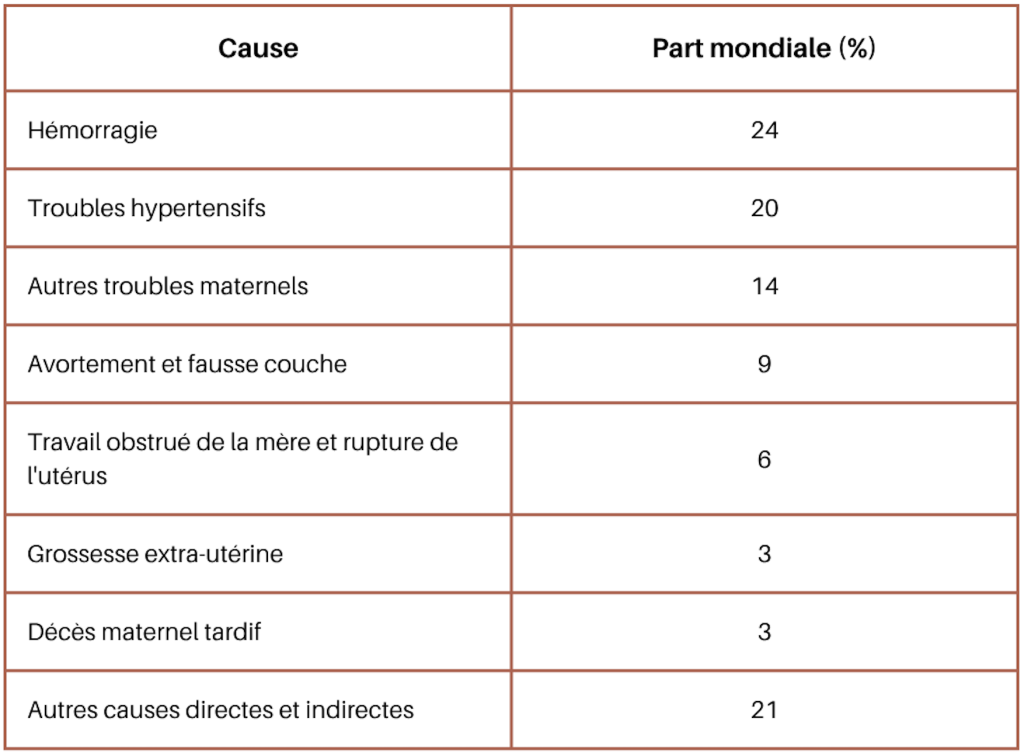
Au niveau mondial, les causes directes sont responsables de la majorité des décès maternels. Cependant, le fait de n’enregistrer que la cause directe occulte souvent le réseau complexe de facteurs contribuant à chaque événement fatal.
Par exemple, l’hémorragie est souvent citée comme la principale cause de décès maternel. Mais pourquoi l’hémorragie est-elle devenue fatale ? Des facteurs sous-jacents tels que l’anémie, la malnutrition, une hypertension préexistante ou des infections peuvent rendre les femmes beaucoup plus vulnérables à ces complications.
Prenons l’exemple d’un accident. Si l’accident lui-même peut être considéré comme la cause du décès, des facteurs contributifs tels que l’alcool, l’excès de vitesse ou la fatigue du conducteur sont souvent à l’origine de la probabilité ou de la fatalité de l’accident. De la même manière, pour comprendre les décès maternels, il faut aller au-delà de l’urgence médicale immédiate et s’intéresser au contexte sanitaire plus large.
Tableau récapitulatif : principales causes de décès maternels dans le monde (2)
Causes indirectes
Les causes indirectes de décès maternel sont des conditions médicales préexistantes ou concomitantes qui sont aggravées par la grossesse mais pas directement causées par elle. Au niveau mondial, on estime que les causes indirectes contribuent à environ 23 % des décès maternels et, dans certains contextes, cette proportion peut être encore plus élevée.
Contrairement aux causes directes, qui sont souvent bien documentées, les causes indirectes peuvent être plus difficiles à quantifier car elles impliquent des interactions complexes entre de multiples facteurs. Cependant, il est essentiel de comprendre et de traiter ces conditions sous-jacentes pour réduire la mortalité maternelle et améliorer les résultats en matière de santé maternelle.
Les causes indirectes les plus courantes sont les suivantes
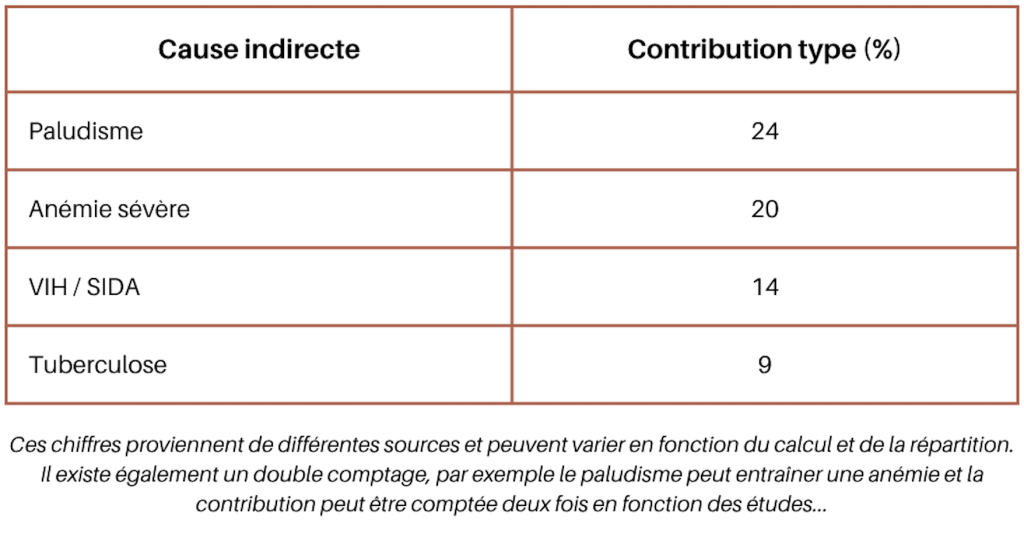
- Le paludisme, en particulier dans les régions endémiques, qui contribue à environ 4 à 17 % des décès maternels dans le monde, et jusqu’à 25 % dans certaines régions où la charge de morbidité est élevée. Le paludisme augmente le risque d’anémie, d’accouchement prématuré et de mortinaissance.
- Le VIH/SIDA, responsable d’environ 12 % des décès maternels dans le monde. Le VIH affaiblit le système immunitaire, ce qui rend les femmes enceintes plus vulnérables aux infections et autres complications.
- L’anémie sévère, qui touche environ 12,8 % des décès maternels. L’anémie est souvent exacerbée par le paludisme et les carences nutritionnelles et augmente le risque de complications telles que l’hémorragie et la septicémie.
- La tuberculose et d’autres maladies chroniques, notamment les affections cardiovasculaires, le diabète et les maladies respiratoires, contribuent de manière variable à la mortalité maternelle, les estimations allant de 6 à 15 % selon les régions.
Ces causes indirectes augmentent non seulement la probabilité de décès maternel, mais amplifient également la gravité des complications directes, créant ainsi un cycle dangereux qui est souvent négligé dans les interventions de santé maternelle.
Tableau récapitulatif : causes indirectes de décès maternels (3)
Le paludisme : une des principales causes de mortalité chez les femmes enceintes
Selon l’Organisation mondiale de la santé (OMS), le paludisme est responsable d’environ 10 000 décès maternels par an dans le monde, le fardeau étant particulièrement lourd en Afrique subsaharienne, où la transmission du paludisme reste endémique. Des estimations plus larges suggèrent que les complications liées au paludisme peuvent causer jusqu’à 50 000 décès de femmes enceintes chaque année, soulignant l’impact sévère de la maladie sur la santé maternelle.
Les femmes enceintes sont plus vulnérables au paludisme grave, qui peut entraîner une anémie, une hémorragie, un accouchement prématuré, voire une mortinaissance. Le paludisme exacerbe également l’anémie, qui à son tour augmente le risque d’hémorragie – l’une des principales causes directes de décès maternel.
Mais voici le point crucial : le paludisme est hautement évitable, et cette évitabilité rend d’autant plus tragique le fait que des femmes continuent d’en mourir. Des interventions simples et rentables comme les moustiquaires imprégnées d’insecticide, qui ne coûtent qu’environ 5 euros et peuvent protéger une personne pendant deux ans, peuvent faire toute la différence. En empêchant la transmission du paludisme, nous pouvons sauver d’innombrables vies, mais trop souvent, les femmes des régions à haut risque n’ont pas accès à ces mesures salvatrices.
Cette situation est exacerbée dans les régions où l’accès aux soins de santé est faible et où les ressources consacrées à la prévention et au traitement du paludisme restent limitées. Pourtant, la solution est simple, et combler cette lacune permettrait de réduire considérablement les taux de mortalité maternelle et infantile, de sauver des vies et d’améliorer les résultats en matière de santé avec un investissement très minime.
La nutrition : Une méta-cause de la mortalité maternelle
La nutrition peut être considérée comme une méta-cause indirecte de la mortalité maternelle, influençant une série de conditions qui contribuent de manière significative à la mortalité. Si des maladies comme le paludisme, le VIH et l’anémie sont souvent citées comme causes indirectes, la nutrition est l’élément fondamental qui peut exacerber ces conditions. Une mauvaise nutrition maternelle affaiblit la capacité de l’organisme à lutter contre les infections, exacerbe les problèmes de santé préexistants et compromet l’issue générale de la grossesse. Des organisations comme Fortify Health (4) poursuivent des interventions qui visent à prévenir la dénutrition.
La malnutrition peut contribuer à l’anémie, à l’hypertension gestationnelle, à la pré-éclampsie et à l’insuffisance pondérale à la naissance, autant de facteurs qui contribuent au décès de la mère. En outre, une nutrition inadéquate pendant la grossesse accroît la vulnérabilité aux infections et aux complications telles que la septicémie et l’hémorragie. Dans les régions où la malnutrition et l’insécurité alimentaire sont répandues, l’amélioration de la nutrition maternelle est essentielle pour réduire le risque maternel global et améliorer les résultats pour les mères et leurs bébés.
S'attaquer aux causes directes et indirectes de la mort maternelle
Si les hémorragies, l’hypertension et les septicémies restent les principales causes directes de décès maternel dans le monde, des facteurs indirects tels que le paludisme, le VIH, l’anémie et une mauvaise alimentation interagissent avec les causes directes pour amplifier le risque de décès maternel, en particulier dans les régions à faibles ressources. Dans des régions comme l’Afrique subsaharienne, où ces conditions se chevauchent, la lutte contre la mortalité maternelle nécessite une approche globale qui va au-delà de la gestion des urgences obstétricales aiguës.
Des interventions ciblées, notamment la prévention et le traitement du paludisme, le soutien nutritionnel, la gestion des infections chroniques et le renforcement des systèmes de santé, sont essentielles pour sauver des vies. En fin de compte, pour améliorer les résultats en matière de santé maternelle, il faut s’attaquer à la fois aux causes directes visibles et aux facteurs indirects souvent sous-estimés qui contribuent à ce défi mondial complexe et évitable.
Si vous souhaitez en savoir plus sur la manière dont des interventions ciblées et des dons efficaces peuvent contribuer à réduire la mortalité maternelle et à améliorer les résultats en matière de santé dans le monde, inscrivez-vous à notre Newsletter.
Nous partageons des informations sur des programmes à fort impact, des stratégies de don fondées sur des données probantes et des moyens de contribuer à faire une réelle différence pour les mères et leurs bébés dans le monde entier.